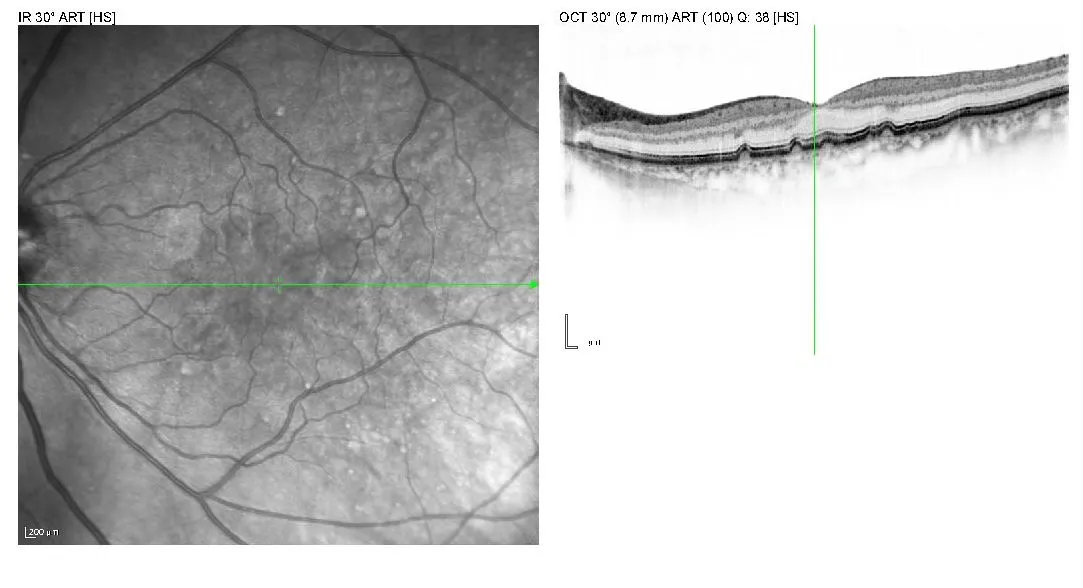
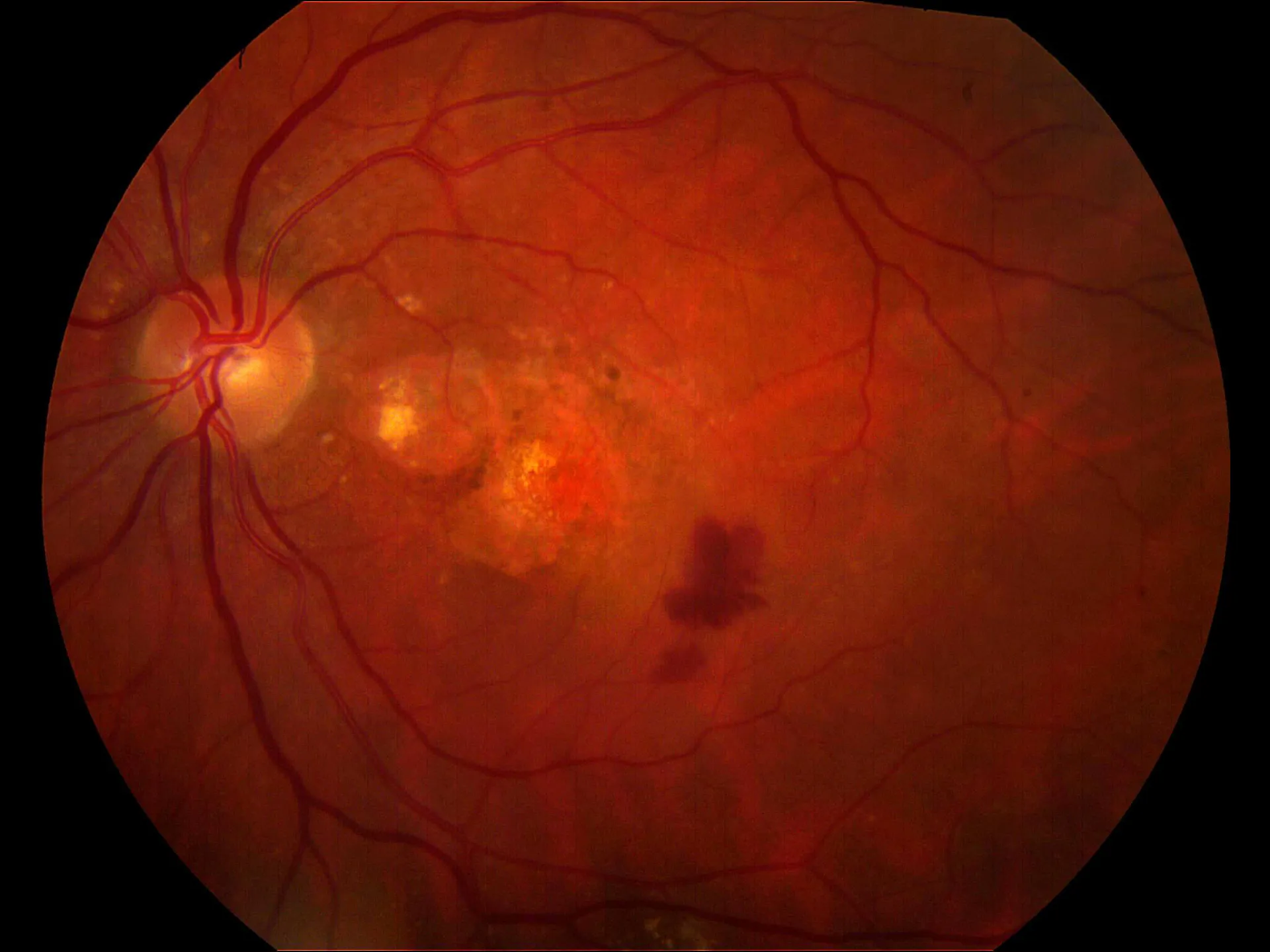
Mit zunehmendem Alter sammeln sich Stoffwechselprodukte unterhalb der zentralen Netzhaut im sogenannten retinalen Pigmentepithel (RPE) ab. Das RPE verdickt sich und verliert allmählich seine Funktionstüchtigkeit (Atrophie). Diese Form der Erkrankung nennt man trockene AMD.
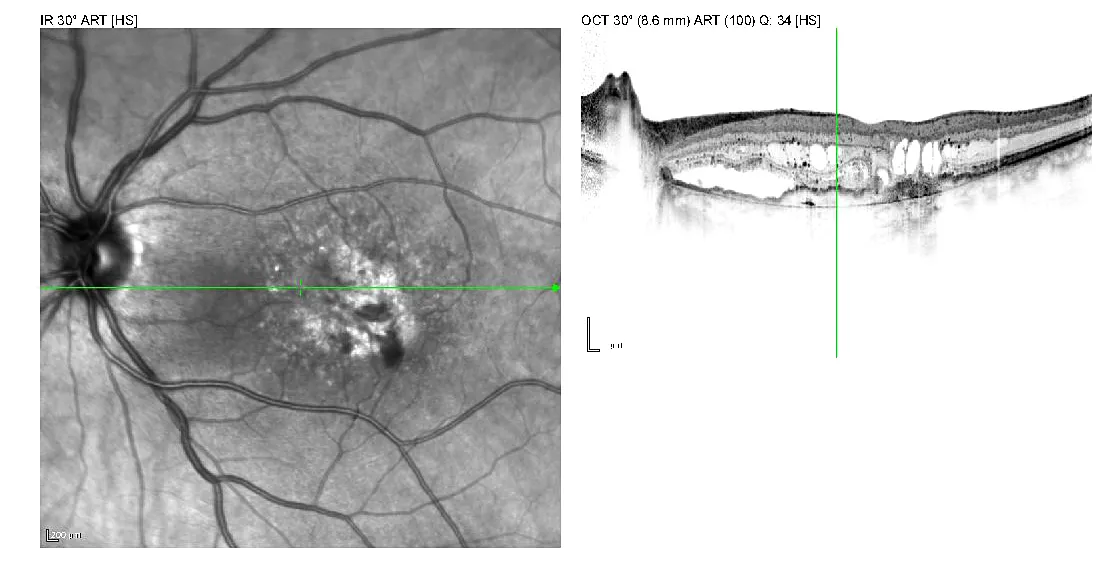
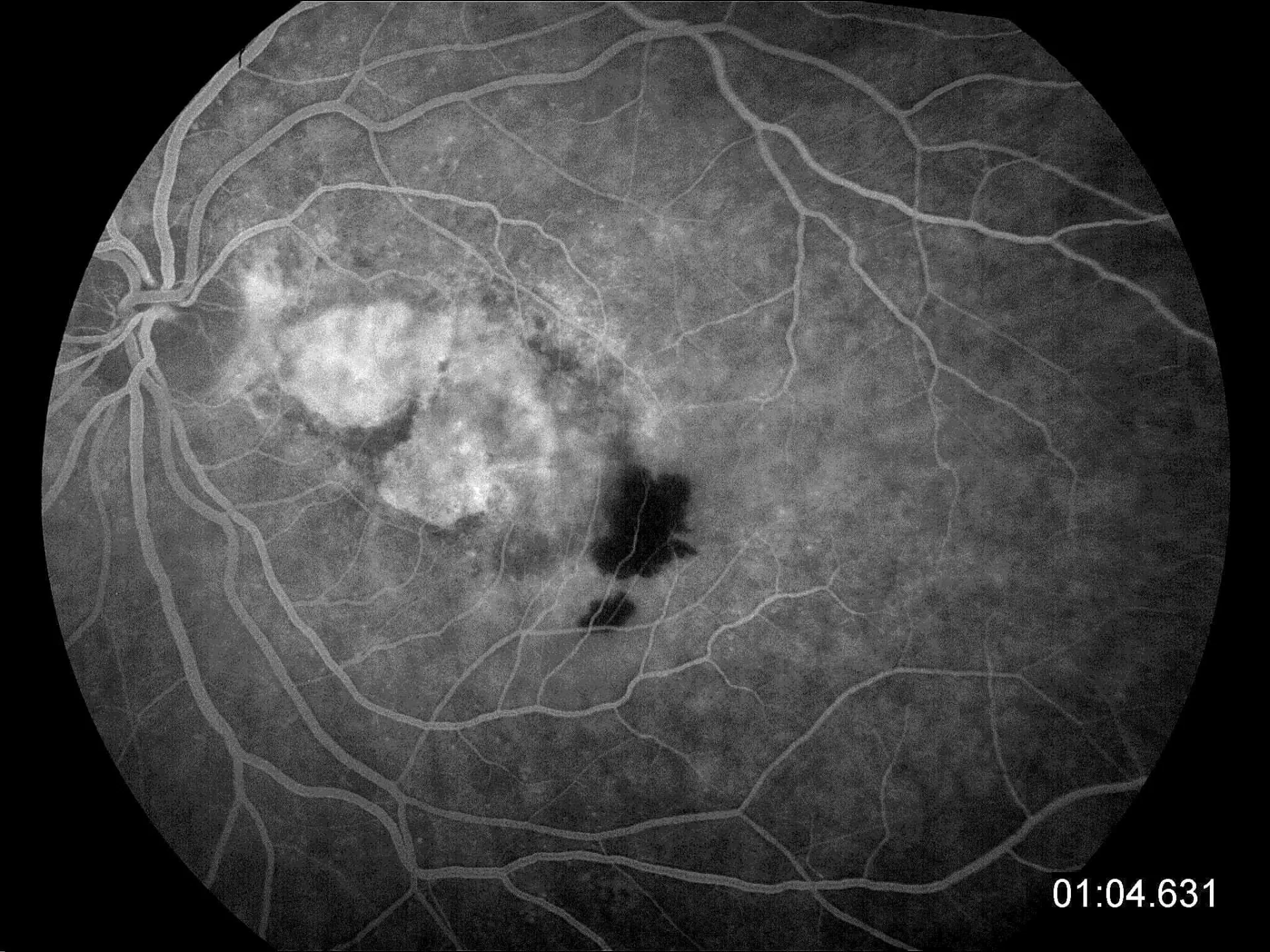
Wenn der Stofftransport durch die verdickte Schicht immer schlechter wird, kann es in der Makula zum Sauerstoffmangel kommen, was dazu führt, dass jetzt das sogenannte VEGF, ein Gefäßwachstumsfaktor (vascular endothelial growth factor) produziert wird. Nun wachsen kleine undichte Gefäße unter der zentralen Netzhaut und sondern Flüssigkeit ab. Es kann auch zu Blutungen kommen. Dieses Stadium nennt man feuchte AMD. Die Gefäße werden immer größer, Flüssigkeitsansammlung und Blutungen nehmen zu, irgendwann stagniert die Erkrankung dann und es bildet sich im Endstadium eine zentrale Narbe aus. Die weiter außen liegende Netzhaut bleibt normal.
Es gibt eine Reihe spezieller Formen der Makuladegeneration oder -Dystrophie auch bei jüngeren Patienten, welche nicht mit der AMD gleichzusetzen sind, zumal sie sich oft in Verlauf und Behandlung von dieser unterscheiden. Ihr Augenarzt kann dies differenzieren.
Mehrere Faktoren spielen bei der Entstehung der AMD eine Rolle. Die Erkrankungswahrscheinlichkeit steigt mit dem Alter. Genetische Faktoren spielen eine Rolle. Zu den beeinflussbaren Risikofaktoren gehören Rauchen und UV-Strahlung, vitaminarme Ernährung, Diabetes und erhöhter Blutdruck.
Trockene AMD: Das Sehen wird über die Jahre schleichend schlechter. Sind die Ablagerungen größer, kann ein Verzerrtsehen auftreten. Gehen Sinneszellen verloren (atrophe AMD), fehlen Stellen im zentralen Gesichtsfeld, so können beispielsweise einzelne Buchstaben beim Lesen fehlen.
Feuchte AMD: Die Symptome treten plötzlich auf und verschlechtern sich oft rapide. Das Sehen wird akut schlechter, ein zentraler grauer oder dunkler unbeweglicher Fleck stört, gerade Linien (z.B. die Fliesen im Bad) werden plötzlich wellig und verzerrt gesehen. Gehen Sie umgehend zu Ihrem Augenarzt!
Der Augenarzt kann die Erkrankung durch Untersuchung des Augenhintergrundes erkennen. Mitunter ist auch ein Amsler-Gitter-Test sinnvoll, bei dem der Patient mit der Lesebrille jeweils mit einem Auge auf ein Kästchenmuster blickt und ggf. verzerrte, verbogene oder fehlende Linien erkennt. Dieser Amsler-Test eignet sich auch hervorragend für den Selbsttest zuhause, fragen Sie Ihren Augenarzt danach. Besteht Verdacht auf das Vorliegen einer feuchten AMD, wird weitere Diagnostik wie das OCT oder eine Fluoreszenzangiografie der Netzhaut veranlasst.
Diesen Test können Sie selbständig zuhause durchführen. Er ist geeignet zur Erkennung von Funktionsveränderungen der Makula. Wenn Sie eine Erkrankung der Makula haben, befestigen Sie das Amsler-Gitter an der Innenseite eines Küchenschrankes, so haben Sie ihn jeden Tag vor sich und können Veränderungen rasch feststellen. Setzen Sie Ihre Lesebrille auf. Halten Sie sich ein Auge zu und untersuchen abwechselnd das rechte und dann das linke Auge. Fixieren Sie den schwarzen Punkt in der Mitte. Achten Sie nun auf die umgebenden Linien und Kästchen. Sind diese verzerrt oder verbogen? Fehlen Linien? Sind sie unterbrochen? Wenn ja, gehen Sie bitte umgehend zu Ihrem Augenarzt.
Eine wirkliche Heilung der Erkrankung gibt es nicht. Allerdings kann das Fortschreiten verlangsamt werden. Ein erster Schritt ist das Ausschalten von Risikofaktoren wie das Rauchen oder erhöhter Blutdruck. Sprechen Sie mit Ihrem Hausarzt. Vermeiden Sie intensive UV-Strahlung durch Tragen einer Sonnenbrille v.a. am Meer und in den Bergen. Überprüfen Sie Ihre Ernährungsgewohnheiten. Bestimmte Stoffe, die vor allem in grünblättrigem Gemüse und Obst vorkommen, können Schäden an der Netzhaut vorbeugen. Die Industrie hat inzwischen ein großes Angebot an Nahrungsergänzungsmitteln für den Schutz der Makula auf den Markt gebracht, fragen Sie Ihren Augenarzt, ob dies bei Ihnen sinnvoll ist.
Ist es zu einer feuchten Makuladegeneration mit Gefäßneubildungen gekommen, muss behandelt werden, um den raschen Sehverfall zu stoppen. Hierzu wird ein Antikörper gegen VEGF in den Glaskörperraum des Auges gespritzt (IVOM). Die Behandlung wird in bestimmten Abständen wiederholt und erstreckt sich über viele Monate mitunter bis Jahre. Leider ist dies für die Patienten mit einem entsprechenden organisatorischen Aufwand und vielen Arztbesuchen verbunden, Fahrten müssen organisiert werden u.s.w. Das wissen wir. Wichtig: Bleiben Sie dran! Gehen Sie zu den empfohlenen Behandlungen und Kontrollen! So kann in vielen Fällen die Sehkraft langfristig stabilisiert werden. Gehen Sie auch umgehend zu Ihrem Augenarzt, sollten sich zwischen den Behandlungen wieder Verschlechterungen ergeben.